Covid-19: Sichtbare Eigenheiten"Das sieht aus wie eine Schock-Lunge"
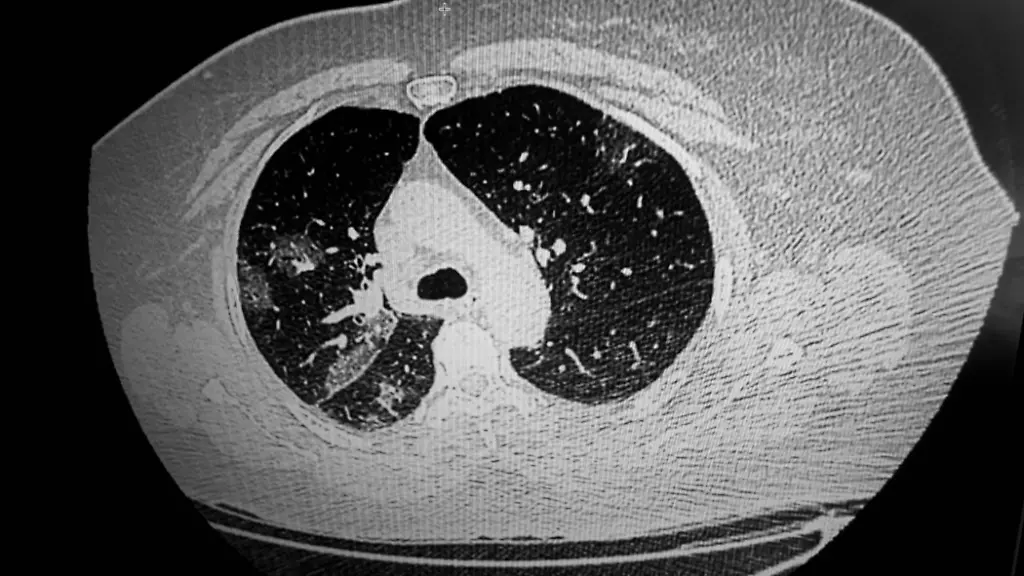
Wie sieht die Lunge eines Covid-19-Patienten im CT aus? Warum fühlen sich schwer Erkrankte, als würden sie innerlich ertrinken? Und warum geht es einigen Patienten scheinbar zuerst noch gut, dann müssen sie aber sehr schnell beatmet werden? Der Radiologe Christopher Herzorg erklärt es.
Schon lange weiß man, dass sich Sars-CoV-2 anders verhält als bisher bekannte Viren. Auch bei den Symptomen von Infizierten gibt es unterschiedlichste Ausprägungen. Wie sich diese in einer Computertomographie darstellen, warum sich schwer Erkrankte fühlen, als würden sie innerlich ertrinken und warum sich manche zuerst noch gut fühlen und dann sehr schnell beatmet werden müssen, erklärt Professor Christopher Herzog, Facharzt für Diagnostische Radiologie in München.
ntv.de: Können Sie in Computertomographie-Bildern eines Patienten erkennen, ob es sich um eine Covid-19-Erkrankung handelt?
Professor Christopher Herzog: Erst einmal muss man sagen, dass Covid-19 eine Viruserkrankung ist und somit in der Lunge prinzipiell ähnliche Veränderungen wie auch jede andere Viruserkrankung hervorruft. Diese kann der erfahrene Radiologe meistens auch in CT-Bildern erkennen. Sehen wir solche Veränderungen, gleichen wir diese mit den klinischen Symptomen und Laborwerten des Patienten ab. Ergibt sich daraus ein stimmiges Bild, dann liegt der Verdacht sehr nah, dass es sich tatsächlich um eine Covid-19-Erkrankung handelt und nicht um irgendetwas anderes.
Was sehen Sie denn genau in den CT-Bildern?
Eine gesunde Lunge sieht im CT normalerweise recht schwarz aus. Wir sehen darin lediglich viele kleine helle Punkte und Striche. Das sind die Gefäße. Wenn wir zusätzlich weißliche Areale entdecken, die zum Beispiel wie Milchglas aussehen, ist das ein Hinweis auf vermehrte lokale Flüssigkeit und damit eben auch auf einen pathologischen Prozess in der Lunge. Bei Covid-19 gibt es aber auch noch andere konkrete Hinweise.
Welche sind das denn?
Bei einer Covid-19-Erkrankung sehen wir in den CT-Bildern gehäuft eine Kombination pathologischer Veränderungen, die bei anderen Lungenprozessen sonst nur einzeln vorkommen. Manchmal sieht das aus wie ein Pflastersteinrelief und ein anderes Mal wie bei einem Südsee-Atoll im Meer. Obwohl wir diese Bilder auch von anderen Erkrankungen kennen, fällt bei Covid-19-Erkrankten auf, dass es den Patienten nach eigenen Angaben oft noch ganz gut geht, obwohl sie schon ein sichtbar vorangeschrittenes Geschehen in ihren Lungen haben. Selbst wenn die Sauerstoffsättigung im Blut schon nicht mehr im normalen Bereich ist, fühlen sich die Patienten subjektiv häufig noch gar nicht so schlecht. Normalerweise sieht man solche CT-Bildern nur bei schwerkranken Patienten auf der Intensivstation. Bei Covid-19 kommen die Patienten dagegen zum Teil damit noch selbständig in die Notaufnahme. Zudem gibt es schon ganz früh im Verlauf der Erkrankung im CT sichtbare Veränderungen der Lunge bei gleichzeitig vollständig fehlender pulmonaler Symptomatik.
Wie entstehen denn die hellen Flecken?
Die Lunge reagiert immer ähnlich auf Viren oder auch auf andere schädigende Stoffe wie zum Beispiel Giftgase. Zuerst kommt es zu einer Schwellung des Lungengewebes. Die führt so weit, dass die Zellen geschädigt werden und Wasser austritt. Dieses Wasser sehen wir dann in den CT-Bildern eben als diese schon beschriebenen Milchglasfärbungen.
Wie kommt es denn zu dieser Diskrepanz zwischen Diagnosewerten und Befinden von Patienten?
Dazu gibt es bisher ja nur Annahmen. Wahrscheinlich verläuft die Erkrankung in Wellen und deshalb entsteht ein zeitlicher Versatz. Wir wissen ja bereits, dass sich die neuen Coronaviren zunächst im Rachen befinden, dort vermehren und dann in die Lunge wandern. Bei der Infektion des Rachenraumes kommt es bei Infizierten zunächst zu trockenem Husten und leichten Halsschmerzen, die nach etwa vier Tagen wieder verschwinden. Manchmal ist das kombiniert mit dem Verlust von Geschmacks- und Geruchssinn, der dann auch zurückkehrt. Dann ist meist für vier bis sieben Tage Ruhe. Bei einem Teil der Betroffenen verschlechtert sich dann aber das Befinden quasi schlagartig. Wir sehen diese Patienten mit ausgeprägten Atembeschwerden in die Notaufnahme kommen. Einige von ihnen müssen dann bereits innerhalb einer halben Stunde intubiert und beatmet werden.
Was macht denn Sars-CoV-2 im Vergleich zu anderen Viren anders?
Das weiß man ja zu diesem Zeitpunkt noch nicht. Es gibt dazu aber mehrere Theorien. Die für mich plausibelste ist die der ACE-2-Rezeptoren, an die sich das Virus in der Zelle andockt. Diese Rezeptoren befinden sich an der Oberfläche der Zellen und sind eigentlich dafür vorgesehen, einen Botenstoff zu erzeugen, der die Lunge schützt. Durch das Andocken der Viren verliert die Lunge so die Fähigkeit, sich selbst zu schützen. Die befallenen Zellen gehen unter, es kommt zu einer entzündlichen Gewebsverdickung und zusätzlich sammelt sich vermehrt entzündliche Flüssigkeit in den Lungenbläschen. Da häufig große Teile der Lunge gleichzeitig betroffen sind, haben viele Patienten das Gefühl, innerlich zu ertrinken. In den betroffenen Lungenabschnitten kann Sauerstoff nicht mehr ausreichend ausgetauscht werden und so kommt es rasch zu ausgeprägten Atembeschwerden. Das, was sich da ausbildet, würde ich eher als Schock-Lunge bezeichnen, denn vergleichbare Bilder sehen wir beispielsweise bei Frühgeborenen, im Rahmen septischer Schocks, bei Langzeitbeatmeten auf der Intensivstation oder eben nach schweren Unfällen.
Wo genau in der Lunge entsteht denn das Wasser?
Bei Covid-19 ist das zum Teil anders als bei anderen Lungenerkrankungen. Tuberkulosebakterien zum Beispiel bevorzugen häufig gut belüftete obere Lungenabschnitte. Eine klassische Lungenentzündung durch Pneumokokken konzentriert sich dagegen meist nur auf einem Lungenlappen. Eine Infektion mit Staphylokokken oder Streptokokken bildet Herde, die sich gewöhnlich an den Rändern der Lunge zeigen. Bei Sars dagegen ist auffällig, dass die Viren alle Lungenabteilungen gleichermaßen befallen können. Das kann lokal, peripher sein oder auch diffus über die Lunge verteilt. Es zeigt sich uns ein ganz unterschiedliches Bild. Das hängt meines Erachtens damit zusammen, an welcher Stelle die Viren zuerst landen.
Trotzdem ist die Auswertung von CT-Bildern noch keine Covid-19-Diagnose, oder?
Das stimmt. Aber wir wissen zunehmend mehr darüber und das, was wir im CT sehen, ist wesentlich genauer als im Röntgenbild. Deshalb ist das CT in diesen Zeiten ein wesentliches Diagnosemittel, das ohne Weiteres in begründeten Fällen auch von den Krankenkassen bezahlt wird. Dazu kommt, dass eine Computertomographie selbst nur einige Sekunden dauert und wir sogar bereits beatmete Patienten in einen Computertomographen schieben können. Ein CT gibt manchmal sogar schneller Auskunft als ein PCR-Test und das kann bei diesem speziellen Krankheitsverlauf entscheidend sein.
Haben Sie denn auch Fälle von atypischen Sars-CoV-2-Infizierten gesehen, die im CT sichtbare Veränderungen der Lunge haben?
Ja, bei einigen Patienten sehen wir bereits zu einem Zeitpunkt Lungenveränderungen, bei dem diese als Symptome lediglich leichte Halsschmerzen und trockenen Husten aufweisen. In erster Linie handelte es sich um diffuse lokal begrenzte milchglasartige Eintrübungen. Auch wenn man einschränken muss, dass diese Veränderungen nicht ausschließlich bei Sars-CoV-2-Infizierten auftreten, ist eine Lungenbeteiligung in einem so frühen und symptomarmen Stadium doch recht ungewöhnlich und somit hochsuspekt auf das Vorliegen von Covid-19 im Vergleich zu etwa einer normalen Influenza oder anderen viralen oder bakteriellen Erkrankungen des Nasen-Rachenraums.
Mit Professor Christopher Herzog sprach Jana Zeh