Intensivpfleger am Limit"Wir haben hier alle Angst vor Weihnachten"
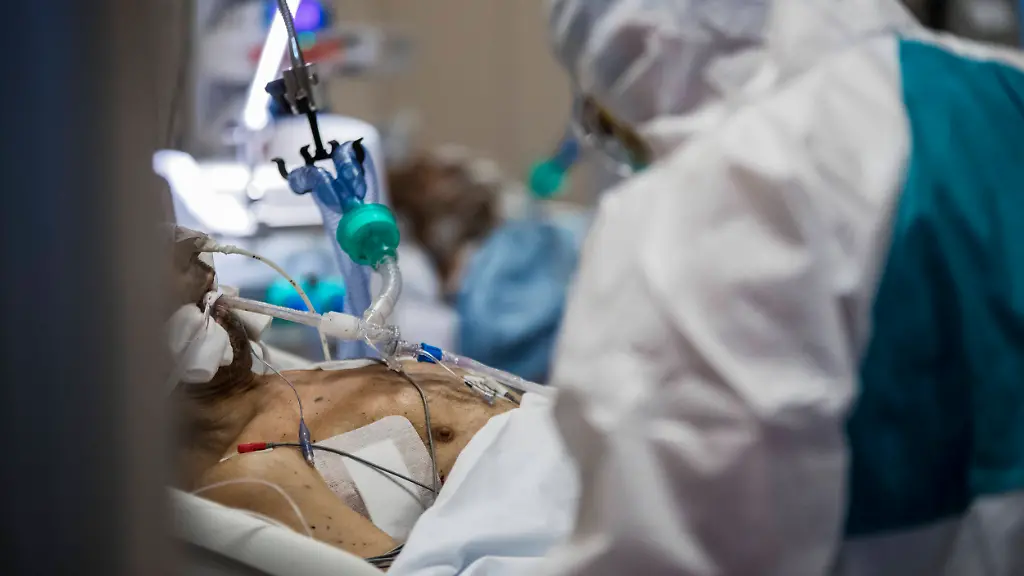
Deutsche Kliniken sagen unisono: Unsere Covid-Stationen arbeiten am Limit. Peter Schulz, Stationspflegeleiter im Klinikum Berlin-Neukölln, beschreibt ntv.de, wie es sich anfühlt. Wenn nur noch das Notwendigste passiert, für Zuwendung keine Zeit bleibt und Weihnachten eine Bedrohung ist.
Deutsche Kliniken sagen unisono: Unsere Covid-Stationen arbeiten am Limit. Peter Schulz, Stationspflegeleiter im Klinikum Berlin-Neukölln, beschreibt ntv.de, wie es sich anfühlt. Wenn nur noch das Notwendigste passiert, für Zuwendung keine Zeit bleibt und Weihnachten eine Bedrohung ist.
ntv.de: Wie geht es Ihnen?
Peter Schulz: Gut, ich hatte gestern meinen ersten Arbeitstag nach zehn Tagen in Quarantäne. Ich war selbst mit Covid-19 infiziert.
Herrje.
Derzeit ist das nichts besonderes, wobei wir in der letzten Zeit Glück hatten. Heute hatte ich wieder einen Covid-Fall im Team, aber davor war es ruhig. Mein Schnupfen brannte wie Feuer in der Nase, das ist typisch und sehr unangenehm. Kopf- und Gliederschmerzen hatte ich auch. Normalerweise würde ich mich noch ein, zwei Tage erholen. Derzeit geht das aber nicht. Ich bin kommissarische Stationspflegeleitung auf der Covid-Intensivstation im Klinikum Neukölln. Darum bin ich zurückgekommen, als die Quarantäne vorbei war.
Fühlen Sie sich jetzt - mit Antikörpern - weniger selbst gefährdet bei der Arbeit?
Vielleicht sorge ich mich nicht ganz so viel wie vorher. Aber wir sind in der zweiten Welle ja auch viel besser geschützt als im Frühjahr. Damals haben wir uns Visiere selbst gebaut aus Laminierfolie mit Gummiringen. Architekturbüros haben uns welche gebastelt, Zahnarztpraxen haben Visiere mit ihrem 3D-Drucker für uns ausgedruckt. Das ist jetzt in der zweiten Welle ganz anders. Jetzt habe ich ausreichend FFP-Masken zur Verfügung und kann die Schutzanzüge wechseln. Trotzdem bleibt eine ständige Sorge um die eigene Gesundheit und die Gefahr, mit einer unbemerkten Infektion hier alles lahmzulegen.
Ihre Schutzkleidung vom Frühjahr klingt abenteuerlich. Andererseits - solch direkte Hilfe und Mitgefühl von außen hat Sie wahrscheinlich auch ein Stück durch die schwere Zeit getragen?
In der ersten Welle habe ich die Menschen als solidarischer empfunden. Es wurde geklatscht, es wurden Komplimente gepostet, wir haben viel Zuspruch bekommen. Wir haben auch von Leuten, die wir nicht kannten, Essen oder kleine Aufmerksamkeiten auf die Station bekommen. Inzwischen sind die Menschen eher genervt von Corona, wir ja auch. Wir müssen uns selbst motivieren. Der Streit in der Politik darum, welche Pflegekraft den Corona-Bonus bekommt und welche nicht, hilft da auch nicht gerade.
Ihre Station ist personalmäßig auf 18 "normale" Intensivpatienten ausgelegt. Nun müssen Sie 22 Patienten versorgen, die alle infektiös und darum isoliert sind. Wie stemmen Sie das?
Für Berlin-Neukölln kann ich sagen: Wir haben sogar noch mehr Betten frei, aber eben keine Pflegekräfte, die diese schwer kranken Patienten versorgen können. Das Bett und die Geräte sind ja nicht alles, Sie brauchen ja auch jemanden, der sie bedient und die Patienten betreut. Auch die Berliner Behelfsklinik, die auf dem Messegelände errichtet wurde, löst das Problem nicht ohne Personal, das die Patienten dort betreut.
Wie soll das überhaupt gehen, wo will man die Leute für die Zusatzklinik herbekommen?
In den Vivantes Krankenhäusern wurden Kernteams aus Freiwilligen ausgebildet. Wenn es akut wird, sollen die dort arbeiten und andere anleiten. Ich selbst bin auch im Kernteam. Der Plan in der ersten Welle war, das Personal für das Reservekrankenhaus auf den eigenen Stationen durch Leasingkräfte zu ersetzen und so Pflegekräfte und Ärzte für das Reservekrankenhaus freizubekommen. Doch jetzt haben wir Winter, die Grippe grassiert, die Krankenquote ist sehr hoch und Leasingpersonal immer schwerer zu finden.
Wie haben Sie die Arbeit auf Ihrer Station verändert, um der Herausforderung Covid-19 zu begegnen?
Ich als Leiter arbeite länger, das Team arbeitet mehr in derselben Zeit. Oft fällt auch die Pause weg, weil gerade ein Notfall reinkommt oder irgendetwas wichtiges ansteht. Die Arbeit selbst ist auch verändert. Normalerweise würde die Tür zum Patientenzimmer offen stehen und man ginge immer wieder gucken, ob alles gut ist, auch wenn die Vitalzeichen - Blutdruck, Sauerstoffsättigung et cetera - draußen auf dem Bildschirm angezeigt werden. Bei Covid-Patienten muss alles isoliert, die Tür geschlossen sein. Wir haben darum Babyphones angeschafft, um in die Zimmer zu kommunizieren und uns verständigen zu können.
Das Zimmer betreten Sie nur in Schutzkleidung?
Genau, die ziehe ich vorher an und hinterher wieder aus. Wenn ich drin bin, versuche ich soviel wie möglich auf einmal zu schaffen. Ich merke mir, wann welche Infusion aufgebraucht sein müsste, mache Körperpflege, wenn die noch im Zeitplan ist, ich muss mich gut mit den Kollegen absprechen. Wenn ich etwas vergessen habe mit reinzunehmen, sage ich draußen über das Babyphone Bescheid, und dann wird es mir zur Tür gebracht.
Für Angehörige ist die Station gesperrt?
Ja, aber wir versuchen eigentlich bei jedem Patienten, Kontakt dennoch zu ermöglichen. Manche würden am liebsten zehn Leute herbestellen, wir sagen dann, zehn ist etwas viel, besser zwei. Sofern sie nicht selbst unter Quarantäne sind - denn das gibt es natürlich auch - dürfen die Angehörigen kommen und sich mit einem Tablet draußen in einen Aufenthaltsbereich setzen. Der Patient bekommt auch ein Tablet und dann können sie Videotelefonie machen.
Und wenn der Kranke beatmet wird und im Koma liegt?
Dann halten wir das Gerät, so dass die Angehörigen ihn wenigstens sehen können. Manchmal brauchen die Menschen diese Möglichkeit auch, um überhaupt zu verarbeiten, was gerade passiert.
Und wenn sich abzeichnet, dass Sie den Kranken nicht werden retten können?
Dann dürfen die Angehörigen auch am Krankenbett Abschied nehmen, sie bekommen von uns Schutzanzüge und dürfen ins Zimmer hinein.
Ist es schwieriger, einen Covid-Patienten zu verlieren als andere Patienten in normalen Zeiten?
Letztlich geben wir in diesem Moment der Natur nach und ermöglichen dem Kranken, schmerzfrei zu sterben. Schlimm ist für die Kollegen das Gefühl zuvor, den einzelnen Patienten in der Pflege nicht mehr gerecht werden zu können. Mit diesem Frust fühlen sie sich alleingelassen.
Wer mal Zeit auf einer Intensivstation verbringt, spürt, wie ungeheuer zugewandt das Pflegepersonal ist. Das ist beeindruckender als die ganze Technik.
Aber genau das ist überhaupt nicht mehr möglich. Die Kollegen sind total engagiert, aber durch die Überbelegung, den hohen Krankenstand, den Aufwand durch die Isolation können sie nur noch das Notwendigste für die Patienten tun. Wir erledigen medizinische Notfallaufgaben. Aber das, was sonst unsere Arbeit ausgemacht hat, die Patienten zu pflegen, sie zu mobilisieren, das fällt gerade alles hinten runter. Das setzt meinem Team enorm zu und mir auch.
Was wird Weihnachten?
Wir haben hier alle Angst davor. Schon jetzt ist der Druck enorm und kaum noch Luft nach oben. Wir haben Angst, dass die Zahl der schweren Fälle über die Feiertage schon zu hoch wird. Und wir fürchten, dass die Zahlen durch die Familientreffen im Januar noch weiter steigen. Heiligabend habe ich Spätdienst.
Wie können Sie als Leiter ihr Team unterstützen?
Es ist für mich schlimm zu erleben, wie ausgelaugt meine Kollegen sind, auch körperlich. Ich organisiere alles, was geht, um die Arbeit zu erleichtern. Ich versuche ständig, Lücken zu stopfen. Eine große Hilfe sind zum Beispiel die Lagerungspfleger. Sie arbeiten im Operationssaal und sind dafür zuständig, Patienten in die passende Position zu bringen. Inzwischen kommen sie vor und nach ihrer OP-Schicht zu uns, um uns beim Umlagern zu helfen. Um einen beatmeten Patienten vom Rücken auf den Bauch zu drehen oder umgekehrt, ohne dass er verletzt wird, brauche ich drei bis vier Leute plus einen Arzt. Darin unterstützt zu werden, hilft enorm.
Was hilft Ihnen außerdem?
Uns helfen die "Tandems", das sind Kollegen ohne Intensivausbildung, die aber jetzt hier mitarbeiten und Aufgaben verrichten, die keine Spezialkenntnisse erfordern. Uns hilft die Supervision, die wir jetzt bekommen, bei der die Kollegen einfach mal meckern können oder auch weinen, wenn ihnen die Situation sehr nahe geht. Denn auch gegenseitige Stütze ist schwierig: Wir dürfen keine Pause zusammen machen wegen der Infektionsgefahr. Wir haben jetzt aber eine After-Work-Zoom-Gruppe gegründet, um den Kontakt zueinander nicht zu verlieren. Und wir haben beim Jerusalema-Challenge mitgemacht.
Die weltweiten Tanzeinlagen zum Mut machen im Kampf gegen Corona?
Ja, viele deutsche Kliniken sind dabei, und wir haben auch getanzt. So etwas hilft, um mal für einen Moment den Druck loszuwerden. Gefreut haben wir uns neulich auch über ein großes Paket Schokocreme für die Station. Ein Patient hat sich damit nach seiner Entlassung bedankt, weil eine Schwester ihm mitten in der Nacht ein Schokobrot geschmiert hatte, weil er darauf Hunger hatte. Das hat ihm offenbar viel bedeutet.
Mit Peter Schulz sprach Frauke Niemeyer